郝立亮医生的科普号
- 医学科普 何为MSI和MMR
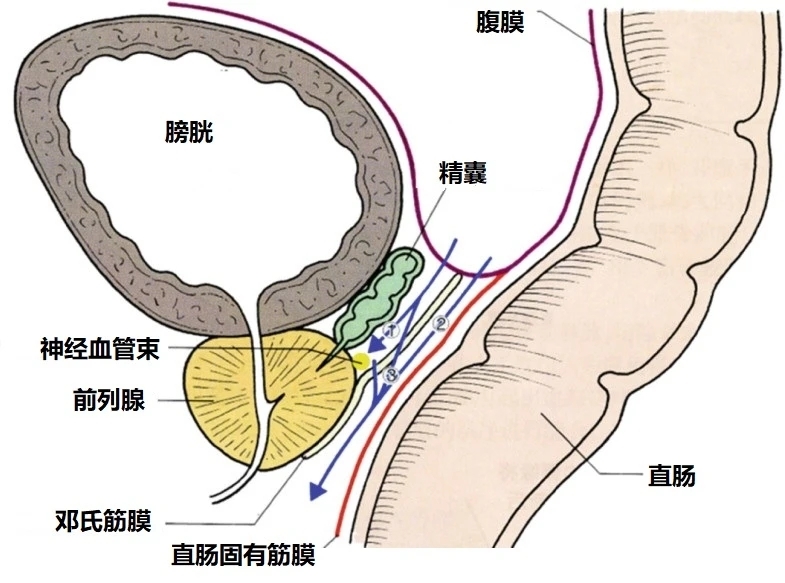
微卫星是一段DNA序列,指分布在人类基因组中的简单重复序列,是一类呈高度多态性的遗传标记,可用于遗传性疾病的基因诊断和序列分析。微卫星不稳定性(microsatelliteinstability,MSI)是指由于复制错误造成的微卫星重复的数目改变,导致其发生的机制为错配修复缺陷。错配修复是DNA损伤修复机制中的一种,是指在DNA复制时,机体可修复单碱基和单个插入/缺失的碱基错配。错配修复缺陷(MismatchRepairDeficiency,dMMR)是由错配修复蛋白的缺失导致其功能缺陷。错配修复蛋白主要包括MLH1、MSH2、MSH6、PMS2四种蛋白。当机体出现微卫星不稳定性(MSI)时,错配修复蛋白(Mismatchrepair,MMR)可修复上述错误,在错配修复蛋白功能正常(proficientMMR,pMMR)的情况下,发生不稳定的微卫星会被修复,保持微卫星稳定(microsatellitestability,MSS)的状态;但是,当错配修复蛋白缺失(deficienctMMR,dMMR)时,将导致其功能缺陷,微卫星不稳定的现象得不到修复,则形成了高度微卫星不稳定(MSI-high,MSI-H)。因此,大部分情况下,dMMR临床意义上等同于MSI-H;pMMR等同于MSI-L或者MSS。临床上如何来进行MSI的检测呢?根据最新版CSCO结直肠癌诊疗指南:1.错配修复蛋白(MMR)的检测:建议采用免疫组织化学方法检测4个常见MMR蛋白(MLH1,MSH2,MSH6,PMS2)的表达,阳性表达定位于细胞核。任何1个蛋白表达缺失为dMMR(错配修复功能缺陷),所有4个蛋白表达均阳性为pMMR(错配修复功能完整)。2.微卫星不稳定(MSI):建议采用美国国家癌症研究院(NCI)推荐的5个微卫星(MS)检测位点(BAT25,BAT26,D5S346,D2S123,D17S250)。判断标准为三级:所有5个位点均稳定为MSS(微卫星稳定),1个位点不稳定为MSI-L(微卫星低度不稳定),2个及2个以上位点不稳定为MSI-H(微卫星高度不稳定)。MSI多由MMR基因突变及功能缺失导致,也可以通过检测MMR蛋白缺失来反映MSI状态。dMMR/MSI-H结直肠癌的治疗具有特殊性。
 郝立亮 主治医师 临沂市人民医院 普外科371人已读
郝立亮 主治医师 临沂市人民医院 普外科371人已读 - 学术前沿 高度微卫星不稳定局部晚期直肠癌或可免除手术!
目前,局部晚期直肠癌的标准治疗方案是新辅助放化疗序贯根治性手术,术后再进行辅助化疗。这种联合治疗策略整体提升了局部晚期直肠癌的治愈率,但同时也可能造成一系列的并发症和不良反应,如低位直肠癌患者不能保肛,放疗后带来的排便功能、性功能及生殖功能受损,以及化疗带来的恶心、呕吐、腹泻等。另一方面,既往研究发现dMMR/MSI-H直肠癌对传统化疗和放疗反应率并不理想,而以免疫检查点抑制剂PD-1单抗为主的肿瘤免疫治疗,在晚期dMMR/MSI-H直肠癌中取得了良好的疗效。那么,是否可以通过术前新辅助的免疫治疗,让dMMR/MSI-H局部晚期直肠癌的患者避免术前放化疗带来的损伤,也帮助低位直肠癌患者保肛呢?因此,徐瑞华、王峰、陈功团队开展了本项信迪利单抗用于错配修复缺陷的局部晚期直肠癌新辅助治疗的II期临床研究。本项研究与2022年6月《新英格兰医学杂志》发表的来自美国纪念斯隆凯特琳癌症中心(MemorialSloanKetteringCancerCenter,MSKCC)的PD-1抗体作为dMMR局部晚期直肠癌潜在治愈手段的研究同时开展,两项研究均取得了令人振奋的成果。研究计划患者入组后接受4个疗程信迪利单抗新辅助治疗,并根据治疗情况可选择以下后续治疗手段:(1)接受手术并进行术后辅助治疗;(2)继续4个疗程免疫治疗再手术,若患者接受免疫治疗后达到临床完全缓解,则可以选择不进行手术仅进行随访观察。主要研究终点为治疗后完全缓解率(包括手术后病理完全缓解或免疫治疗结束后临床完全缓解)。研究共入组了17例初诊dMMR/MSI-H局部晚期直肠癌患者,在16例可评估疗效的患者中有15例的肿瘤在治疗后缩小。其中,6例患者接受了根治性手术,有3例达到病理完全缓解;9例患者达到临床完全缓解并选择了随访观察,从而避免了放化疗及手术的损伤;1例患者因不良反应提前终止治疗。研究总的完全缓解率高达75%。此外,本研究中患者达到临床完全缓解的中位时间为5.2个月,提示和传统的新辅助放化疗相比,免疫治疗可能需要较长的时间才能达到最佳疗效。在毒副作用方面,观察到的不良反应大多数为1-2级,仅发生1例3级以上不良事件。这组病人随访到2022年11月,均未出现肿瘤复发。本研究结果初步显示,在dMMR/MSI-H局部晚期直肠癌患者中,通过新辅助PD-1单抗免疫治疗,能让患者有机会达到临床完全缓解,从而避免放化疗及手术,实现器官功能保全,从根本上改变这一疾病的治疗方式。并且,本研究提示免疫治疗和传统的新辅助放化疗相比,需要较长的时间才能达到最佳疗效。当然,这还需要进行更长时间的随访,评估持续疗效。未来还需要开展更大样本量的研究提供进一步的证据,改变直肠癌患者的治疗模式,造福患者!
 郝立亮 主治医师 临沂市人民医院 普外科136人已读
郝立亮 主治医师 临沂市人民医院 普外科136人已读 - 医学科普 为什么一定要做次肠镜检查?
结直肠癌是一种发病率较高的恶性肿瘤,目前其发病率和死亡率分别位于全球平均水平的第3位和第2位,且发病具有年轻化的趋势,而我国的结直肠癌发病率及死亡率均高于全球的平均水平。研究表明,50%-70%以上的结直肠癌由结直肠息肉发展而来,因此对于结直肠息肉的检查和治疗甚为重要。结直肠癌如何筛查肠镜不仅可以对肠道病变的大小、分布情况等进行直观观察,还可以取组织行病理诊断定性,有效识别结直肠癌、癌前病变与炎症等疾病,对于提高人群结直肠癌的筛查效果和效率具有重要意义,因此肠镜是消化道检查的重要手段之一。筛查条件多数亚洲国家设定50岁为结直肠癌筛查的起始年龄,但近些年,我国50岁以上人群结直肠癌发生率显著上升,根据我国国情和结直肠癌的流行病学特征,《中国早期结直肠癌筛查及内镜诊治指南》中指出,无论男女,如果年龄在50~75岁,且符合以下任一项者均应列为高危人群,建议作为肠镜筛查对象:①粪便隐血试验(FOBT)阳性;②既往有结直肠腺瘤性息肉,或溃疡性结肠炎、克罗恩病等癌前疾病。此外,对于结直肠癌的直系亲属,专家建议肠镜筛查时间应提前至40岁。有研究发现,结直肠癌患者的直系亲属患结直肠腺瘤的风险为对照组的2.33倍,高危腺瘤的风险为对照组的4.5倍,且腺瘤发生年龄提前。有研究表明,结直肠癌患者的无症状兄弟姐妹发生结直肠癌、结直肠进展期腺瘤的风险均显著增加。筛查前的准备肠镜诊断的准确性和治疗的安全性很大程度上取决于肠道准备的质量好坏。那么,如何做好检查前的准备呢?专家建议患者在肠镜检查前一天开始低纤维饮食,但对于饮食限制的时间不建议超过肠镜检查前24小时。多数研究表明,如肠道准备不充分,腺瘤检出率将显著降低,漏诊率显著上升。因此优质的肠道准备,是高质量肠镜检查的基础。检查过程中,内镜诊治中心的医生会在患者肠腔内完成主动冲洗和吸引之后,采用波士顿量化表对肠道清洁度进行评定(评分越高,代表肠道清洁度越好,满分9分,通常评分大于等于6分为肠道准备成功)。查出息肉怎么办结直肠息肉可分为腺瘤性息肉和非腺瘤性息肉,大部分的息肉可通过肠镜切除,如合并有癌变,可直接选择外科手术治疗,或者是先采取内镜下手术,然后再根据病理评估结果决定是否追加外科手术。内镜下切除息肉方式比较多样化,可根据息肉的形态、大小和病理性质选择不同的手术治疗方式,如活检钳咬除、氩气或高频电灼除、冷圈套切除、高频电黏膜切除、内镜下黏膜切除术(EMR)、内镜下黏膜剥离术(ESD)等。需要注意的是,对于采用内镜下手术治疗的患者,出院后要注意逐渐恢复正常饮食,避免剧烈活动和劳累,如出现剧烈腹痛和大量便血,要及时就医。术后复查很重要研究表明,摘除腺瘤性息肉可预防75%的结直肠癌,但摘除后仍有较高的复发率(包括原处复发和他处再发即异时性腺瘤),我国有多项中心研究表明,进展期结直肠腺瘤摘除后1年再发率高达9.46%,5年再发率为78.07%。这就提示了我们,务必要定期复查肠镜,做到早发现、早诊断、早治疗。根据国内外相关共识意见,并结合我国实际情况,专家建议结直肠腺瘤内镜下治疗后3年内必须进行肠镜复查;对于腺瘤数量>3个、长径≥10mm或合并高级别上皮内瘤变者,最好每年复查一次。专家建议肠镜检查是筛查结直肠癌、发现肠道病变(如息肉、炎症等)最直观、简单、有效的检查方式,每个人都是自己健康的第一责任人。如果你有腹痛、腹泻、便血、黑便、腹部肿块、排便习惯改变等肠道预警症状,或符合肠道结直肠癌筛查人群基本特征,或既往有肠息肉切除病史,快为自己约一个肠镜吧。
 郝立亮 主治医师 临沂市人民医院 普外科43人已读
郝立亮 主治医师 临沂市人民医院 普外科43人已读





